糖尿病の患者さんの中には、人工透析、失明、足の切断、心筋梗塞、脳梗塞などの怖い合併症が起こるまで(或いはそうなっても)治療と自己管理をおろそかにしている方がいらっしゃるようです。面倒くさかったり、心配だけどスルーしたかったりする心情も理解できますが「なんでこんな体になってしまったのか」と後悔しないためにも、合併症の予防、食生活の改善などを真剣に取り組んで頂けたらと願います。
そこで今回は、糖尿病患者さんと向き合っている糖質制限推進派医師に心の内を聞きました。どの先生も歯がゆい思いがあるようです。
記事後半の糖尿病合併症の怖い症例は、決して他人ごとではありません。
患者と医師の危機感の差
ある程度糖尿病を見ている内科医ならみんな思っていることがあります。自身の病気について危機感がない患者さんが一定数おられ、いくら説明しても「そんな事言われてもねえ」と、のれんに腕押し状態です。
腎症も神経症もかなり進んでいて網膜症も必ずあるはずなのに、頑として眼科に行かない患者さんがいます。「失明は突然ですよ」といくら言っても忙しいと一点張りです。特殊な器械で短時間検査ができる眼科医を紹介しても行ってくれません。医師と患者の危機感の差に歯痒い思いをすることになります。
おそらく危機が迫ってきている事はわかっていてもそれに向き合うことができず、意識から排除して過ごしているのだと医師は思います。このように危機感をあえてごまかす糖尿病患者さんは一定数いて、医者が直接口を酸っぱくしても言うことは聞いてくれません。そうなると医師はどうしようもなくカルテに「説明したが指示に従わず」と書いてあきらめます。
私達がここで注意しないといけないのは今現在でも糖尿病に限らず病気には社会的偏見が伴うことで、治療に身が入らないような患者さんは周囲の目を気にしていることや、自身の病気への偏見から病気自体から目を背けていることが根底にあるのかも知れません。厳しく言い過ぎて治療中断するのが最も良くないことで、少しずつ本人の自身の病気への偏見を説いていくように努力するしかないのだと思います。
2:6:2の法則に行き着く
最初は糖尿病の新しい食事療法としての糖質制限の理論や方法について説明します。特に開業当時の8年前は患者さんが少ない事もあり説明に30分程費やしていました。その後も良くなって欲しいという願いから粘り強く説明をしていましたが、やはり2:6:2の法則に行き着きました。
人が新しい事を始める時に、2割が前向き、6割が日和見で、2割が反対。または8割が新しい事を嫌がる傾向がある。
糖質制限を理解して直ぐに実行する患者さんは結果も良くなります。素直な人や好奇心のある人が多いようです。前向きな2割の患者さんは悪化した時に何が原因かを考えます。次に6割の患者さんには状況や時期を見て糖質制限を再度勧めます。情熱がない様に思われますが、残りの2割のやる意志のない患者さんには無理して勧めません。本人にその気がないのに、私が気をもんだり強制しても無駄だと言うことを、いつも痛感しています。
網膜症のリスクを考え眼科受診を勧めますが、全員が行くわけではありません。 自宅でも血糖値コントロールが上手く行っているのかチェックできるので、SMBG(自己血糖測定)やフリースタイルリブレを勧めますが、難しいです。
人は悪くならないとわからないもので、血糖値が400以上ありHbA1c 12%と重症な患者さんほど危機感があり、一生懸命に頑張り良くなる傾向が高いです。逆に、血糖値200程度で、HbA1c 6%後半から7%の軽度の糖尿病患者さんは改善率が低い傾向にありますが、もちろんしっかり良くなる患者さんもいます。
自覚症状がないので深刻に考えない
HbA1C6%~7%台の糖尿病患者さんは血糖値コントロール不良でも、発症してから長期間、自覚症状が全然ないところが問題です。普段の生活は全く問題ないので、深刻に思う人は少ないのでしょう。しかしキズや手術などで起こるちょっとしたトラブルに弱いので、診る側からするととても気を遣います。
また、合併症の話を毎回の診察で深刻にしてくれる先生はいないでしょうし、多くの糖尿病患者さんは「まあいいか」になっているのではないでしょうか。自分のHbA1Cの値すら知らない患者さんも多いです。
実際の所、今までの糖尿病の食事療法(糖質60%、脂質20%、タンパク質20%)や投薬では血糖値コントロールが上手くいかない患者さんも多いようです。
さらに重病な患者さんでも、大事になった後でさえ食生活を改善しようとはしません。そもそも糖質過多の食事が原因の一つと感じていないでしょうし、医師から糖質制限の指導されることは稀です。仮に指導しても今までの食事を変える可能性は低いでしょう。食はアイデンティティですから。
怖ろしい糖尿病の合併症
糖尿病で血糖値が高いままの状態が続くと、血管がもろくボロボロになっていきます。血管と神経が侵され栄養の供給が円滑に行かず全身の臓器にさまざまな障害が起こります。これを『糖尿病の合併症』と言います。合併症が一度起きてしまうと治ることは非常に難しいので、糖尿病の早期発見、早期治療は大切です。特に合併症のリスクが高い患者さんは、医師の指示に従い他科での検査も必ず受けて下さい。
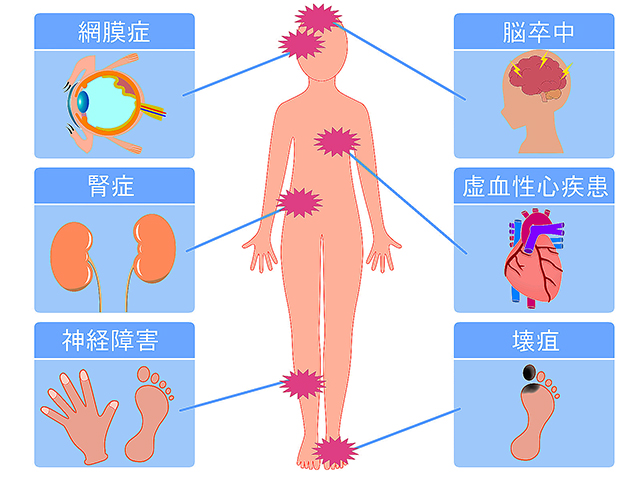
- 網膜症:物が見えにくくなっても糖尿病の合併症だとは思わない患者さんが多いです。進行すると失明します。眼球摘出が必要になることもあります。
- 腎症:進行すると人工透析は必須です。しかも糖尿病性腎症は他の腎症とは違い、透析離脱はほぼありません。人工透析の原因の一位は糖尿病による腎不全です。
- 神経障害:のべつ幕なくあちこち痛い。しびれる。かなりの苦痛なのでずっとイライラして怒鳴り散らす人もいます。
脳梗塞、心筋梗塞、末梢動脈疾患(PAD)、足壊疽(えそ)、歯周病、感染症なども糖尿病の合併症です。
糖尿病患者は整形外科医泣かせ
整形外科医の花岡篤哉先生が、市立病院など勤務医時代に治療に当たった糖尿病患者さんの症例です。糖尿病患者さんは化膿すると治らずにひどい事になるそうです。
症例1)のこぎりで親指を切った糖尿病のお坊さん
指の腱が化膿して(化膿性腱鞘炎)あっという間に手の平に広がってしまった。腱は血流が少ない組織なので、糖尿の循環障害となれば簡単に重症化する。手術で、腐敗臭がするドロドロに溶けた腱を切除。もう、この方の指は動かない。

糖質制限の会に参加された住職が同業者には糖尿が多いと言っていました。宗教的、環境的に、一汁一菜的な食事なのでそうなるのだと。檀家から頂くお供えも糖質が多いですね。お坊さんは糖質摂取の割合が高くなりがちな業種のようです。
症例2)膝に注射を受けた糖尿病の50代女性
他の開業医で痛みのある膝に注射を受けた。なんと免疫を落とすステロイド剤。
普通、整形外科医は糖尿病に詳しくないので安易に注射するが、糖尿病患者はそれが原因となって簡単に化膿性関節炎を発症する。そうなると、関節鏡の手術をして、抗生剤を投与しても、簡単には治らない。2回、3回の手術は当たり前。そうこうしているうち、関節は溶けるように激しく変形。化膿した膝は、人工関節を入れようにも感染がこわくて簡単には入れられない。
症例3)腰痛で注射を受けた糖尿病の60代女性
開業医で腰の局部注射を受けた所、足がしびれて動かなくなったと紹介されて受診。MRIを撮ると脊髄が化膿している(硬膜外膿瘍)。
影響は少なそうな局部注射で「なんでこんな事になるの?」
韓ドラ『チャングムの誓い』で「糖尿の患者には針をさしてはならない」というセリフがあったことを思い出した。「ああ、まさにこの事だ!」
症例4)足の指が膿んでいる重症の糖尿病患者さん
足の指が膿んでいるだけでなく、すねまで血行不良が進んでいた。傷も全身状態もあっという間に悪化。意識はもうろう。緊急で切断の手術となる。命が関わる全身管理のような治療内容となる。

整形外科医の私が、全身管理を行う事は、今でも難しく、辛く感じます。例えるなら、内科の先生が骨折を診なければならない、という感覚でしょうか。一応、他科との連携はとれるのですが、基本は主治医の責任となるので、結局、慣れない管理を、自力で苦労しながら行うのが現実だったりします。患者さんが重症なほど、命が縮まるほどの負担になります。

しつこいようですが、最後に一言。
普通に動けない体になってしまったら一番辛いのは・・あなた自身です!
合併症の予防、食生活の改善などの『やる気スイッチ』が入ることを心から願います。※ 筆者自身、幼少期からいろいろな病気になり今があるので、普通に動けることがどれだけありがたいかを身を持って知っています。
アドバイスを頂いた糖質制限推進派医師と関連記事
◎ 内科医・糖尿病内科医・腎臓内科医 塚本雅俊先生/つかもと内科
◎ 内科医・元外科医 山本拓先生/杏クリニック
◎ 整形外科医 花岡篤哉先生/新南陽整形外科クリニック
関連記事はドクターのアドバイスからご覧下さい。


コメント